Introdução
A eletroterapia em suas diversas modalidades é largamente utilizada pelos fisioterapeutas no tratamento de vários distúrbios.
Nos últimos anos houve grande evolução no conhecimento dos efeitos fisiológicos de correntes da aplicação dos agentes eletrofísicos nos tecidos.
O desenvolvimento da estimulação nervosa elétrica transcutânea – TENS – está baseado diretamente no trabalho inovador de Melzack e Wall(1965) que constitui a teoria da comporta para explicar o controle e modulação da dor.
As pesquisas realizadas sobre as alterações patológicas constatadas em nervos em seguida a lesões levou a justificação cientifica para a aplicação de impulsos elétricos a nervos lesionados, com a finalidade de modificar suas respostas anormais. Estes achados , e a teoria do controle da ponte, formam a base de boa parte de nossa compreensão dos mecanismos da dor , e esclarecem o valor terapêutico da estimulação nervosa elétrica. Durante séculos, a estimulação elétrica vem sendo utilizada para o alivio da dor. A estimulação nervosa elétrica transcutânea é uma corrente de baixa freqüência , quando comparada a todo o espectro das frequências da corrente elétrica disponíveis para usos terapêuticos.
Com a proposição de novas teorias neurológicas que explicam a dor e os mecanismos de analgesia, admitiu-se a TENS como sendo uma estimulação sensitiva transcutânea diferencial das fibras proprioceptivas do tato, a grande velocidade de condução.
Conceito
Estimulação Elétrica Nervosa Transcutânea é o método de estimulação dos nervosos periféricos através de eletrodos acoplados à pele com fins terapêuticos. É uma corrente analgésica, ela atua nos sistemas modulares da dor, aumentando sua tolerância à dor causando uma analgesia.
Segundo o Doutor Rinaldo Guirro , a estimulação elétrica nervosa transcutânea é um valioso recurso físico para o alívio somático da dor , seja ela proveniente de lesões agudas ou mesmo decorrentes de processos crônicos.
Fisiologia da Dor
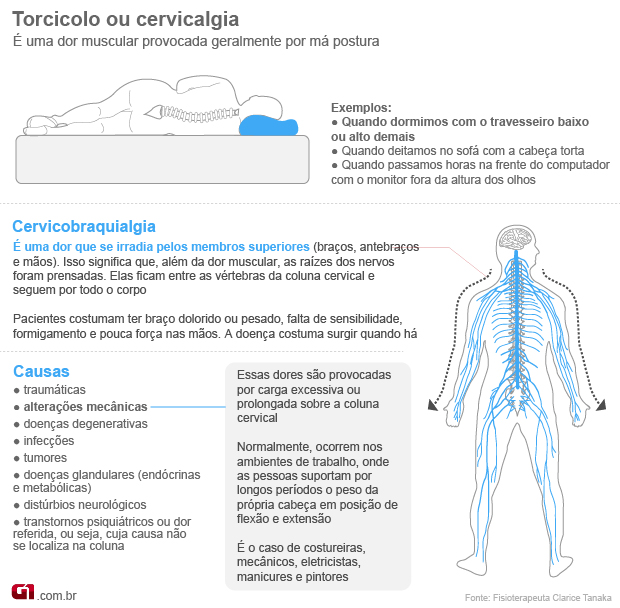
A dor tem como objetivo principal o de proteção e surge quando existe uma lesão de tecido. O sistema nervoso é composto por dois sistemas funcionais: o sistema nervoso periférico e o sistema nervoso central . Antes do nascimento o feto é capaz de perceber e processar estímulos. Entre as 20 e as 24 S de gestação as sinapses nervosas estão completas para a percepção da dor. As terminações nervosas livres existentes na pele e noutros tecidos possuem os receptores da dor. É através do sistema nervoso periférico que o estímulo da dor é percebido e captado. Os nervos sensoriais e motores da coluna espinhal conectam os tecidos e órgãos ao sistema nervoso central, completando assim o sistema.
Receptores Nervosos Sensoriais
Recebem e transmitem a dor ao longo dos tecidos do corpo e agrupam- se em:
1 - receptores mecânicos: captam informações tácteis
2 - receptores térmicos: captam informações térmicas
3 - receptores químicos: detectam as químicas orgânicas como o olfato, paladar e alterações bioquímicas do sangue
4 - receptores electromagnéticos : detectam informação da luz e do som
5 - receptores da dor ou terminações nervosas livres: detectam lesões físicas e químicas nos tecidos
Fibras Sensoriais e Sistema Endócrino
O impulso gerado pelo estímulo é transmitido para a espinha dorsal através das fibras A-delta (que são mielinizadas e conduzem o impulso doloroso rapidamente) e as fibras C (não mielinizadas que conduzem o impulso lentamente).
Este sistema governa a transmissão química dos sinais da dor. Estas hormônios dividem-se em:
Neurotransmissores - transmitem impulsos através das sinapses. São eles a epinefrina,norepinefrina, dopamina e acetilcolina. Este processo ocorre por volta da 16ª e 21ª semana de gestação.
Neuromoduladores - a endomorfina (opiáceo natural produzido pelo corpo) possuindo cação idêntica à morfina. Pensa-se que esta hormônios impede a transmissão do impulso da dor, bloqueando a libertação dos neurotransmissores excitatórios.
Mielinização
A bainha da mielina encontra-se ao longo do axônio e os impulsos dolorosos são conduzidos de nodo a nodo pelo nervo mielinizado excitando um nodo após o outro. Este processo aumenta a velocidade de transmissão do estímulo doloroso. No RN há uma deficiência de mielina ao redor dos axônios, que faz com que a velocidade de transmissão da dor seja um pouco mais lenta que no adulto.
Sistema de Controle da Dor no Cérebro e na Medula Espinhal
A estimulação elétrica em regiões diversas do cérebro e medula pode reduzir ou mesmo bloquear os impulsos dolorosos transmitidos na medula. Foram descobertos dois sistemas de opiáceos no cérebro, compostos semelhantes à morfina, as encefalinas e as endorfinas. Estas atuam como transmissores excitadores que ativam porções do sistema analgésico do cérebro
O Equipamento
Consiste de uma fonte de voltagem grande de pulsos, eletrodos e cabos interconectantes.
Fios Elétricos
O potencial elétrico (ou corrente elétrica) gerado pela TENS é transmitido através dos fios elétricos , desde o aparelho de TENS até o eletrodo , que está aplicado à pele do paciente. É importante que estes fios ou cabos elétricos sejam suficientemente robustos para que possam suportar as atividades do dia-a-dia. Na maioria dos casos , o cabo elétrico é conectado numa tomada de saída comum. Em seguida, o cabo se bifurca , indo inserir-se nos dois eletrodos.
Eletrodos : Sua Característica
O tipo mais comum de eletrodo , fornecido como equipamento padrão juntamente com a maioria dos aparelhos de TENS , é negro, de borracha de silicone impregnada com carbono.
Para a estimulação do tecido excitável com um único pulso de corrente, três critérios devem ser preenchidos : o estímulo precisa ter uma ascensão abrupta,o pulso precisa ter largura adequada, e a intensidade precisa ser limiar ou supra limiar.
No tecido nervoso , sabe-se que quanto maior o diâmetro da fibra mais baixo seu limiar de resposta e mais breve sua cromaria. As diferenças nas características de estímulos-resposta entre as populações de fibras maiores e fibras pequenas tornam possível a geração de impulsos de certas formas , estes impulsos podem estimular preferencialmente as grandes fibras A aferentes, que aluarão bloqueando a descarga dos impulsos da dor pelas fibras A-deltas e C.
Posicionamento dos Eletrodos
O local selecionado deve permitir que a estimulação seja facilitada ao sistema nervoso periférico e ao sistema nervoso central;
A área selecionada deve estar anatômica ou fisiologicamente relacionada à fonte da dor ;
A pele deve estar limpa a fim de diminuir a resistência da pele;
Os eletrodos devem estar bem fixados ao tecido em tratamento.
Fonte de Energia
O tens é uma corrente despolarizada.
Os geradores da TENS podem receber sua fonte de energia primária de uma fonte convencional de correntes alternadas de 60 Hz. Sendo então modifica pelo gerador para a produção de uma das formas típicas de ondas do TENS.
Forma de Onda
A forma mais comumente produzida é uma onda quadrada balanceada, assimétrica, bifásica com um componente de CD de rede igual a zero. A área sob a onda positiva é igual à área sob a onda negativa . Não são produzidos efeitos finais polares, o que evita a formação , a longo prazo, de concentrações iônicas positivas-negativas por baixo de cada eletrodo, ou no interior dos tecidos. Conseqüentemente,não há reações cutâneas adversas em decorrência de concentrações polares.
Freqüência ou Velocidade de Pulso
A freqüência de pulso é variável em todos os aparelhos, e a faixa de variação dos parâmetros também varia, na média de 1 a 150 pulsos por segundo, ou hertz (Hz). Uma baixa freqüência, digamos 10 pulsos por segundo , é descrita pelo paciente como uma sensação de “coceira” lenta, enquanto que uma freqüência elevada é expressada como uma sensação contínua de vibração.
Efeitos Neurofisiológicos da TENS
Os estímulos provenientes do sistema aferente sensitivo , atingem a via trato espino talâmico , principalmente núcleos periaquedutais que sob controle cortiçal e do sistema límbico liberam então endomorfinas as quais produzem alívio da dor.
A função básica da TENS é a ANALGESIA.
A teoria das comportas é uma outra forma de explicar a neurofisiologia de TENS. Os impulsos da TENS são transmitidos através de fibras de grosso calibre , do tipo A, que são de rápida velocidade, já os estímulos da dor são transmitidos através da fibras de calibre menor, do tipo C, que são lentas.
Desta forma os estímulos da TENS chegam primeiro ao corno posterior da medula, e despolarizam a substância gelatinosa de Holando, impedindo que os estímulos da dor passem para o tálamo. Sendo assim, as comportas ou portões da dor são fechados, daí o nome: Teoria das Comportas ou Porta da dor.
Ajuste das Modulações
Existem 6 modalidades diferentes:
Convencional dor aguda
A estimulação convencional, de alta freqüência, pode ser definida como cadeia contínia, ininterrupta, de impulsos de alta freqüência grados com curta duração e baixa amplitude.
- Freqüência: 50 a 100 Hz (alta)
- Duração: 40 a 75 microssegundos
- Amplitude: subjetiva, devendo ser propiciada de modo a assegurar que a estimulação permaneça apenas dentro dos limites as estimulação sensitiva, resultando uma sensação forte, mas confortável.
No modo convencional a TENS recruta, preferencialmente, grandes fibras A-beta, estabelecendo um sintoma de controle da dor por pequenas fibras. Através do interneurônio no corno dorsal da medula, ao nível da "comporta" na substancia gelatinosa.
Convencional dor crônica
- Freqüência de pulso: baixa (100 a 130 Hz)
- Duração do pulso: 100 à 300 microssegundos (largo)
- Intensidade: desconfortável alta
- Início do alívio: 20 minutos
- Duração do alívio: 20 min à 02 horas.
Breve Intenso
É muito similar ao modo convencional, em que o estímulo é formado por uma cadeia ininterrupta de impulsos em freqüência muito elevadas, larguras moderadas e intensidade moderada.
- freqüência: Alta (abaixo de 100 Hz).
- Duração: 200 microssegundos (Largo).
- Amplitude: Forte, ao nível de tolerância.
- Início do alívio: 10 a 15 minutos.
- Duração do alívio: Pequeno, apenas durante a estimulação.
Acupuntura
A estimulação de baixa freqüência tem propiciado alívio à dor. O mecanismo de ação que produz analgesia com estimulação de baixa freqüência tem sido descrito como sendo mediado por opiáceos.
A liberação dos peptídeos opóides que poderia resultar em analgesia deve ser parcial ou completamente revertida pelo naloxone.
- Freqüência: 1 à 4 Hz
- Duração: 200 microssegundos
- Amplitude: Contrações musculares de baixa freqüência, visíveis.
Burst ou Trem de Pulso
- Freqüência: Trens de larga freqüência 970 a 100 Hz, modulados a uma freqüência de 2 Hz.
- Duração: 100 a 200 microssegundos
- Amplitude: Contrações rítmicas, toleráveis
- Início do alívio: 10 a 30 minutos
- Duração do alívio: 20 min à 06 horas
Obs.: Também faz analgesia na fase crônica.
Modulado
- Freqüência de Pulso: 50 à 100 Hz
- Duração do Pulso: 40 à 75 microssegundos.
Pode modular cada pulso do trem de pulso. Intensidade: Variável de acordo com a forma de modulação.
- Início do alívio: Depende da forma de modulação.
- Duração do alívio; Depende da forma de modulação.
Indicações
- Artrose
- Fibromialgia
- Analgesia da dor
Contra - Indicações
TENS é uma modalidade extremamente segura/em geral as contra - indicações baseiam-se no bom senso comum, e são citadas pelos fabricantes como forma de evitar possíveis litígios. As contra - indicações mais comumente citadas são :
Não use em pessoas que :
- Usam marcapassos;
- Sofrem cardiopatia ou disritmias;
- Apresentam dor não diagnosticada;
- Com epilepsia;
- Nos tres primeiros meses de gestacao;
- Não usar na boca, no seio carotídeo, pele anestesiada, proximidades do olho.
Conclusão
A eficiência no uso da TENS está diretamente relacionada à forma do estímulo, sua intensidade, freqüência e a colocação dos eletrodos. Esses cuidados possibilitam uma resposta neuromuscular eficiente, graças à variação ao tempo de ação e resposta. Pode ser empregada isoladamente, principalmente nos casos em que o paciente relata dor, ou associada a atividades respiratórias e fonatórias. Esses procedimentos ficam a cargo de cada terapeuta e das possibilidades em realizar as atividades propostas por cada paciente. Finalizando, cabe ressaltar que a TENS, por si só, não "cura" a disfonia. Ela cria, sim, melhores condições para o desenvolvimento da terapia e para a aplicação das técnicas convencionais
Sabe-se que nervos e músculos são extremamente sensíveis à estimulação elétrica, com a vantagem de provocar reações controladas com tempo e intensidade constantes.
A TENS age sobre as fibras nervosas aferentes como um estímulo diferencial que "concorre" com a transmissão do impulso doloroso. Ativa as células da substância gelatinosa, promovendo uma modulação inibitória segmentar, e, a nível de SNC, estimula a liberação de endorfinas, endomorfinas e encefalinas. Através da ativação do Sistema Analgésico Central (SACI), resulta numa diminuição ou bloqueio da percepção central à dor.
Bibliografia
Eletroterapia de Clayton - 10º edição Sheila Kitchen e Sarah Bazin Editora Manole Ltda - 1999
FisioWeb WGate - Referencia em Fisioterapia na Internet
Fisionet.com.br
Fisioterapia.com.br
|